2019.06.11、病院からのお知らせに「前立腺がん治療に関する情報提供」が掲載されました。しかしながら情報に対する何の説明もないという、あまりにも粗雑なもの。
いったい、誰に対しての「情報提供」であるのか?
そして、この「文書」の目的はなんなのか?
病院のホームページに、6月11日、このように掲示されました
前立腺がん治療に関する情報提供 2019.06.11
前立腺がんの治療にはそれぞれの病期により多様な選択肢があります。最近の治療法の進歩に伴って成績も向上しており、その情報をお知らせいたします。
病院長
滋賀医大:原文:外部リンク▲https://www.shiga-med.ac.jp/hospital/doc/message/20190611.html
[患者会アーカイブ]sigaidai-20190611
「詳しくはこちらをご覧ください」とかかれた「こちら」のリンクの資料を見たところ、「国立がん研究センター」が作成したかのような資料が表示されるが、その内容は簡素な表があるだけで、それに対する何の考察もないところに違和感を感じるかもしれない。
しかし・・「国立がん研究センター」からの引用部分は、青枠の中だけだった
1ページ目に「国立がん研究センターのロゴ」があることから、一見すると国立がん研究センターの著作物のように見える、しかし、よく読むと
「国立がん研究センター」からの引用と、複数の医療機関の論文から抽出した治療成績を並べたもの、で構成されている文書である、ということがわかる。
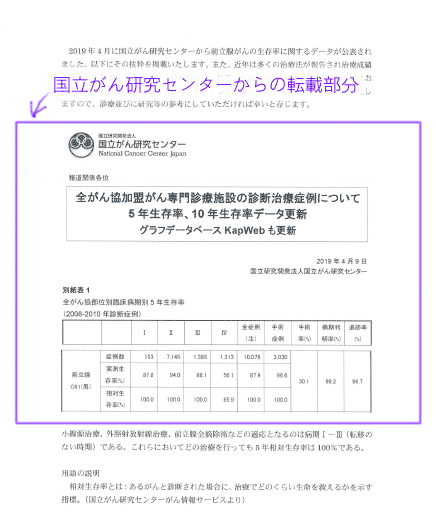
実際の「国立がん研究センター」の引用は青枠で示した部分です。
しかし「転載」部分がどれであるか明示的に表現されていないため、全体が「国立がん研究センター」が出した文書であるかのように見える不適切な引用方法である。
それはともかく、その「国立がん研究センター」の引用部分から言えることは、前立腺癌治療において、ステージ3迄の患者の5年生存率は、治療法にかかわらず100%である、ということに過ぎません。しかし、これは前立腺癌患者で治療に関心のある方には良く知られていることです。
滋賀医大病院長が作成した 治療成績の比較
2ページ目からは、滋賀医大病院長の責任で作成された資料で、「生存率に関する最近の日本の論文を引用し、その成績をまとめたもの」としています。まずその内容をご覧ください
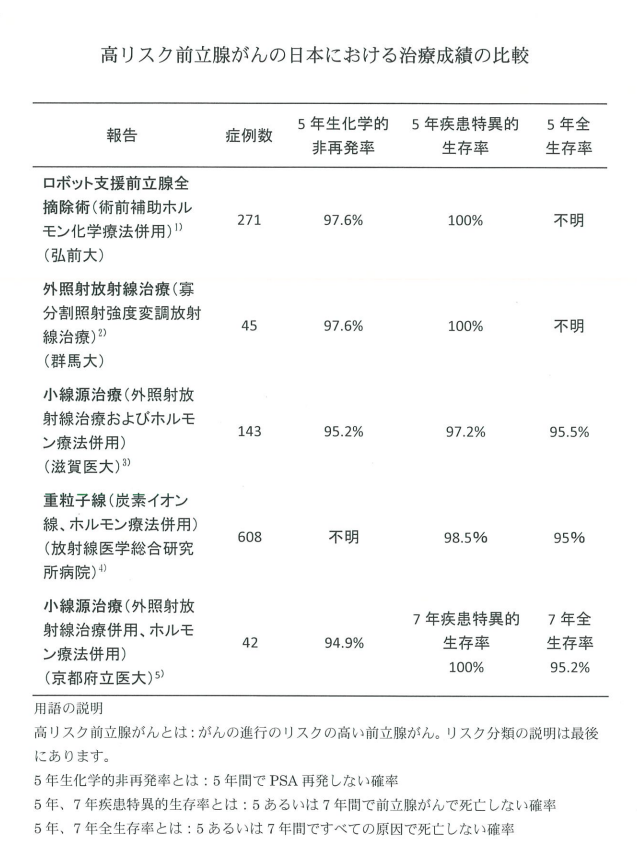

この注釈に些細なミスがあります、次のような説明がありますが、患者さんの比率を示すものであり、確率ではありません。
5年生化学的非再発率とは:5年間でPSA再発しない確率
※ 正しくは、5年間でPSA値が再発基準に達しなかった患者の比率
また、5年、7年疾患特異的生存率、全生存率においても、死亡しない確率という表現が使われておりますが、死亡していない患者の比率、とでもすべきでしょう。
普通に、5年疾病特異的生存率は97~100%
ここでも5年疾病特異的生存率は100%に近いのですが、滋賀医大と放射性医学総合研究所が、それぞれ97.2、98.5と少し低い値になっている。
※ 「5年疾病特異的生存率」とは前立腺癌以外で亡くなった方を除外した生存率です。
ステージ3の「5年疾病特異的生存率が97~100%」などと聞くと、非常に驚かれるかもしれませんが、それが普通です。
前立腺がん治療においては、他の癌とは違った特殊性があります。それは「ホルモン療法」という特効薬的薬の存在です。仮に治療後に再発した場合でも、ほとんどの患者に対して「男性ホルモンを抑制する薬」が特効薬的に効くため、この薬の効き目が続く間は癌は退縮したままとなり「数年以上普通に暮らせる」ことが多いのです。
現実にステージ4以上の遠隔転移のある患者さんであっても、「ホルモン療法」は非常に良く効き、時間が戻ったかのように癌が縮小し普通に生活ができるほどなのです。(ただし「ホルモン療法」の効果はいずれ失われ癌が進行することとなります)
しかしながら、生存はしていても再発による転移の障害や、ホルモン療法の効果が薄れ抗がん剤を使っている方などで、普通の生活ができない方も含まれていますから、生存率だけで前立腺癌治療の評価をするのは危険です。
驚くべきは、どこも、非再発率が95%以上であること
同時に掲載されている病院の高リスク前立腺癌における「5年生化学的非再発率」が、どの医療機関でも約95%を超えているということです。これは驚くべきことであり、もし安定してこのような治療が可能であれば、前立腺がんはほぼ克服されたと言って良いのかもしれない
このデータでは、府立医大を除くと他院はすべて滋賀医大の成績を上回っています。
これをご覧になったみなさんは、どうお感じになるのでしょう。おそらくこう。
「前立腺がん治療は、治療法は異なっても、これらの病院では5年非再発率が95%以上と非常に高い根治率が得られている。高リスクであっても95%以上のPSA非再発率が得られる治療は滋賀医大に限ったことではないのかもしれない・・でも本当か?
本当にそうななら、それはそれで素晴らしいことですが、実際には、これらの治療のほとんどが、ホルモン療法の影響が残っている状態でのデータであり、根治性を考察する資料としては不適切であり、根治性の高い治療であるかの評価はできないと考えるのが自然です。
前立腺全摘術における 高リスク5年PSA非再発率
滋賀医大から提供された資料の参照先の論文は、すべて英語であるため、英語が苦手な私にとっては、さっと内容を検証できるというものではありません、また、多くのみなさんは癌の専門家ではないでしょうから、直接論文の内容の問題点を指摘したとしても、それを理解するのは難しいかもしれません。
そこで傍証として、有名な病院のデータから高リスクに対する全摘術とはどのようなものか、ご覧ください。ここでは、「がん研有明病院」、と国立病院の「九州医療センター」の治療実績を示します。
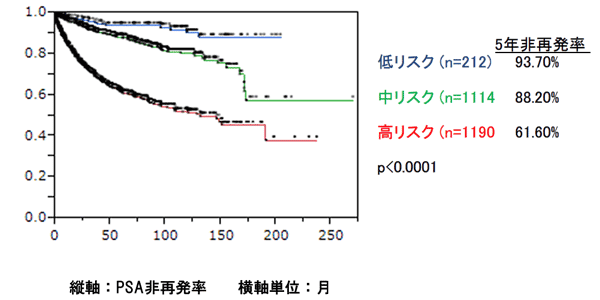
がん研有明病院 非再発率61.6%(38.4%再発)
がん研有明病院での5年PSA非再発率は、高リスクで61.6%(中間リスクでは88.2%)
がん研有明病院 前立腺全摘術 高リスク5年PSA非再発率は61.6%
前立腺全摘術:リスク分類別PSA非再発率曲線
(CIH:1994-2017)
診療実績|泌尿器科|がん研有明病院
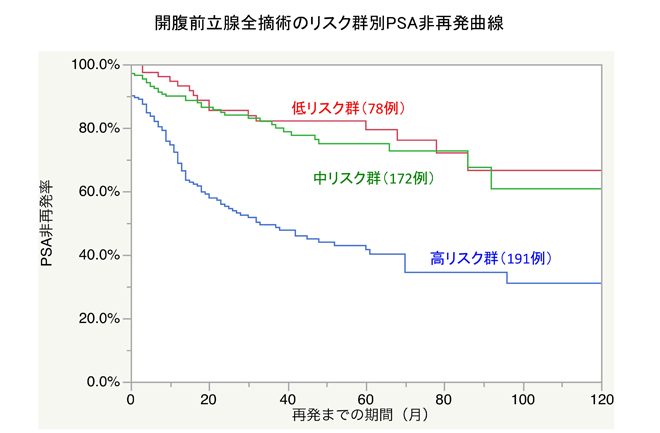
九州医療センター 非再発率約40%(約60%再発)
九州医療センターでの5年PSA非再発率は、高リスクで約40%です(中間リスクでは約75%)
国立 九州医療センター 前立腺全摘術 高リスク5年PSA非再発率は約40%
開腹前前立腺全摘術 リスク別PSA非再発曲線
2013年10月にダヴィンチロボットシステムが導入され、ロボット支援前立腺全摘術を開始
手術単独治療成績(2015年データ解析)
独立行政法人 国立病院機構 九州医療センター|前立腺癌総合治療センター
手術療法で、弘前大が97.6であるのに、がん研有明病院が61.6%ですから、そのあまりの再発率の違いに驚かれたかもしれません。これは、がん研有明病院が下手なのでしょうか・・もちろん答えはNO、高リスクにおける手術療法では比較的良い成績のはずです。実際にこれを上回る病院もあるとは思われますが、多くの病院ではこれを下回るでしょう。 高リスク癌の根治はその名の通り難しいものであり、これが現実なのです。
ロボット支援全摘(弘前大)情報の確認
弘前大のロボット全摘97.6%は、術前化学療法によるもの
1) Neoadjuvant chemohormonal therapy followed by robot-assisted and minimum incision endoscopic radical prostatectomy in patients with high-risk prostate cancer: comparison of perioperative and oncological outcomes at single institution.
https://www.ncbi.nlm.nih.gov/pubmed/30229466
1) 高リスク前立腺癌患者における「術前化学ホルモン療法」を併用したロボット支援手術、およびミニマム創による全摘除術:単一施設における周術期合併症と腫瘍学的転帰の比較
がん研有明の全摘が60%台の非再発率であるのに、弘前大のロボット全摘では97.6%ですから、非常に素晴らしく、もうパーフェクトと言ってよい数値です。もし、それが「弘前大」のロボット手術の技量の高さによるものなら、全国から弘前に患者が押しかけ、治療を学びたいとする医師も弘前に向かうに違いありません。しかしながら、そのような流れは起きていません。
この「97.6%」という数値が出た理由は、「術前補助ホルモン化学療法」、この併用による影響と思われます。この、弘前大学の「摘出手術における術前補助ホルモン化学療法」は、他院にあまり例をみないもので、手術前に一定期間「エストラサイトと呼ばれる抗がん剤とホルモン療法の合剤」の投与をはじめとする複数の化学療法が使用されています。
また、今回のロボット全摘97.6%の観察期間は30か月にすぎません。同時に解析された「ミニマム創による全摘除術」による非再発率は76.5%であることから、この大きな差は、ロボット全摘の優位性を示すものではなく、観察期間の違いによるものと考えるのが自然です。観察期間が長くなれば結局ダビンチ手術も同様の再発率に落ちこむであろうことはわれわれ素人でも想像できることです。
※ ロボットに限らず、摘出手術における術前ホルモン療法は、現在までに「効果があるというエビデンスは得られていない」ため、この治療自体がやや実験的な意味合いのあるものかもしれません。また、参照先論文は英語であり、私は英語が得意でないため解釈にミスがあるかもしれませんが、大筋ではあっているとおもいます。
この論文の原著のPDFによれば、
Secondly,
a relatively small number of patients were enrolled in the present study, and the follow-up period was relatively short. Moreover, the patients followed-up for over 5 years were very small in RARP group. We might over-estimate 5-year BRFS rate in RARP group. Thirdly, overall survival was not evaluated due to the short follow-up period. Further studies and long-term investigations are necessary to clarify the effectiveness of neoadjuvant CHT followed by RARP.
”5年間の追跡調査はRARP群で非常に少なかった。本研究では比較的少数の患者が参加した5年間のBRFSを過大評価する可能性がある”
としている(観察開始は278人ですが、5年後の観察人数は21人)
また、
Neoadjuvant CHT followed by RARP may reduce the risk of BCR in patients with highrisk PCa.
という記述もあり、リスクを下げるかもしれないと 曖昧に終わっており、この治療を推進するという意味合いはないと思われます。
参考サイト:弘前大学
弘前大学大学院医学研究科 泌尿器科学講座
アゴニスト+エストラムスチンによるネオアジュバント
他の医療機関の情報の確認
いずれの医療機関も、放射線療法にホルモン療法を併用している
1)弘前大学 全摘 術前補助ホルモン化学療法
2)群馬大 放射線寡分割照射 長期ホルモン療法併用
3)滋賀医大 小線源 または短期ホルモン療法併用
4)放医研 重粒子線 長期ホルモン療法併用
5)府立医大 小線源 ホルモン療法併用
群馬大はその中央値が29ヶ月、放射線医学総合研究所は「長期ホルモン療法併用」としている。京都府立医大の詳細はわからないが、滋賀医大は原則1年以内の短期ホルモンか、ホルモンなしの治療である。
外照射放射線治療(群馬大)
2) 限局性前立腺癌に対するTomoTherapyを用いたIMRT寡分割放射線療法の長期転帰:retrospective study
https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0211370
Androgen deprivation therapy (ADT) was combined in 90 patients, and the median duration of ADT was 29 (range 4–123) months. The study was approved by the institutional review board of Hidaka Hospital (approval number: 218).
ADTの期間は4〜123ヶ月で、中央値は29ヶ月
岡本圭生医師による論文(滋賀医大)
3) Okamoto
高リスク前立腺癌に対する外照射併用小線源療法を用いた高線量照射の成績
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5346610/
重粒子線(放射線医学総合研究所)
4) Kasuya
高リスク前立腺癌に対する長期ホルモン療法併用炭素イオン線治療の癌特異的生存率
https://www.ncbi.nlm.nih.gov/pubmed/28921785
The treatment outcomes of patients with high-risk localized prostate cancer (PC) after carbon-ion radiotherapy (CIRT) combined with long-term androgen deprivation therapy (LTADT) were analyzed,
長期ホルモン療法併用
小線源治療(京都府立医大)
5) 限局性前立腺癌に対する高線量率小線源単独療法と低線量率小線源療法の成績
https://www.ncbi.nlm.nih.gov/pubmed/30416045
単に突出したPSA非再発率を掲載した論文を羅列しただけ
ホルモン療法併用した場合、この期間が半年~1年程度であれば、その影響はまだ限定的ですが、2年以上などの長期に渡るホルモン療法を受けた場合には、男性ホルモンである(テストステロン)の産生が長期に渡って(例えば2年のホルモン療法であれば、ホルモン終了後もさらに2年以上も)抑制される、あるいは一部患者で回復しないなどの非常に深刻な影響が出ます。これが、再発基準となっているPSAの上昇を強く抑えるため、通常よりも長期の成績をみないと、本当に根治性高い治療であったかどうかは判断できないのです。
ホルモン療法併用期間などによる影響を、あえて無視して単に数値だけでその治療を比較しようとするのは、論文からの恣意的な標本抽出であり、これらは御覧頂いた方に治療に関する誤った認識を与えようとする非常に悪質な文書です。
このような文書を堂々と掲載するなどといううことは、医師としてすべきことではない。これを掲示した松末院長の見識が厳しく追求されるべきです。
滋賀医大の治療についても 岡本医師の論文における高リスク前立腺癌と他の論文の高リスク前立腺癌では対象がまったく異なることが、この「情報提供なる文書」ではまったく触れられていません。岡本論文の患者群の平均PSAは20ですが ほかの論文では1桁の数値、しかも岡本論文では超高リスクを含む高リスクが対象であり、PSAが100を超える症例やT3bが多数含まれています。
関連記事
デジタル鹿砦社通信滋賀医大附属病院HPの謎 なぜこの時に松末院長はこんな文章を掲載したのか?